Teramed durchsuchen
Inhalte für "'qualitätsmanagement (qm) arztpraxis'".
-
Hallo ! Ich plane einen Umstieg auf eine neues Arztinformationssystem. Von den drei vorgestellten gefällt mir Medatixx am Besten. Hat jemand Erfahrung mit Medatixx und kann diese mit mir teilen?! Danke im Voraus!
-

Ablauf Gesundheitsvorsorgeuntersuchung (PDF)
eine Datei hat teramed erstellt in: Qualitätsmanagement in der Arztpraxis
- 1 Kommentar
-
- gesundheitsvorsorge
- arbeitsanweisung
- (und 3 weitere)
-

Wie Sie mit Sicht- und Schallschutzsystemen für Diskretion in Ihrer Arztpraxis sorgen
ein Artikel hat Helen Stephan erstellt in: Blog
Die persönliche Krankheitsgeschichte geht keinen etwas an, außer den Arzt und wenn nötig das Praxispersonal. Keiner Ihrer Patienten möchte, dass unbeteiligte Dritte intime Details über ihre Krankheit mithören. Umfragen zeigen jedoch, dass Indiskretion in Arztpraxen ein weit verbreitetes Problem ist, das zu wenig ernst genommen wird. Beim durchschnittlichen Patient Care Quality Score (PCQS, Zufriedenheit der Patienten mit Praxisleistungsmerkmalen in Relation zu den Anforderungen, Optimum 100%) erreichte das Merkmal Diskretion zuletzt gerade einmal 19%. Der Wunsch nach mehr Diskretion hat zugenommen Eine unzureichende Diskretion und Intimsphäre führt dazu, dass Patienten Ihre Praxis meiden und kann darüber hinaus auch rechtliche Konsequenzen haben. Seit der Einführung der DSGVO im Jahr 2018 sind Patienten sensibler geworden, was Ihre persönlichen Daten angeht. Beschwerden über einen zu laxen Umgang mit Patientendaten haben daher messbar zugenommen. Das sind die häufigsten Schwachstellen bei der Diskretion und Intimsphäre in Arztpraxen Offene Wartezimmer nahe am Patientenempfang: Wartende Patienten hören Gespräche und Telefonate mit. Fehlender Schallschutz in Untersuchungszimmern: Dies ist insbesondere dann problematisch, wenn das Untersuchungszimmer direkt an das Wartezimmer angrenzt. Medizinische Fachangestellte, die sich personenbezogene Daten zurufen Ärzte, die auf dem Gang patientenbezogene Informationen an das Praxispersonal weitergeben Beengte Platzverhältnisse Fehlende Umkleidekabinen: „Bitte machen Sie sich frei“ – Patienten können sich häufig nicht blickgeschützt an- und auskleiden. Wenn auch Sie das Gefühl haben, dass es in Ihrer Arztpraxis Schwachstellen bei der Diskretion und Intimsphäre gibt, sollten Sie nicht länger zusehen. Werden Sie tätig! Die einfachste Maßnahme für mehr Diskretion und Intimsphäre: Sicht- und Schallschutzsysteme Häufig sind räumliche Gegebenheiten die Ursache für Indiskretion in Arztpraxen. Dieses Problem lösen Sie ganz einfach ohne größere Umbaumaßnahmen mit Sicht- und Schallschutzsystemen. Schallabsorbierende Raumtrenner schützen Ihre Patienten vor ungewollten Blicken und sorgen für effektive Schalldämmung für eine diskrete und vertraute Atmosphäre. Personenbezogene Daten werden vor allem am Patientenempfang ausgetauscht. Bei offenen Raumkonzepten ist der Patientenempfang häufig nicht ausreichend genug vom Wartezimmer bzw. Wartebereich separiert. Wenn der Diskretionsabstand nicht ausreicht, können schallabsorbierende Akustikstellwände geschickt platziert werden. Dabei können Sie mehrere Module mittels Eck- und Linienverbindern passend zu Ihren Räumlichkeiten miteinander verbinden. Für jede Raumsituation gibt es passende Sicht- und Schallschutzlösungen. Vorhänge, Faltwände oder Stellwände sind in verschiedenen Farben und Größen erhältlich und lassen sich im Handumdrehen aufbauen. Raumtrenner und Sichtschutzvorhänge für den medizinischen Bereich Auf dem Markt gibt es eine große Auswahl verschiedener Sicht- und Schallschutzsysteme. Doch nicht alle blickdichten Vorhänge oder Paravents sind für den medizinischen Bereich vorgesehen. Der Hygieneaspekt muss eben immer mitbedacht werden. Achten Sie bei Vorhängen darauf, dass diese häufig bei 60 °C gewaschen werden können. Die Oberflächen von Raumtrennern sollten glatt und das Material für die häufige Reinigung und Flächendesinfektion geeignet sein. Vorhangsysteme und Trennwände lassen sich flexibel einsetzen Vorhänge haben den Vorteil, dass man sie je nach Bedarf auf und zuziehen kann. Aber auch Faltwände und Paravents bieten Ihnen die im durchgetakteten Praxisalltag nötige Flexibilität. Sie können eine Faltwand über Eck aufstellen und ganz einfach zusammenklappen, wenn Sie sie nicht mehr benötigen. Faltwände auf Rollen, lassen sich unkompliziert beliebig positionieren. So können Sie flexibel neue Funktionsbereiche, etwa für das Impfen oder die Blutabnahme, schaffen. Wie Sie mit dem richtigen Einsatz von Sicht- und Schallschutzsystemen im Wartezimmer nicht nur mehr Diskretion schaffen, sondern sogar zusätzlichen Platz gewinnen, erfahren Sie im kompletten Artikel auf Co-med.de oder bei den Arbeitsschutzexperten der InnovaPrax -
Hallo zusammen, ich wollte mich mal umhören, inwieweit ihr eine Software für euer QM nutzt. Wir haben vom Vorgänger eine QMSoftware geerbt. Ich bin nicht ganz so glücklich mit der Handhabung und überlege ggfs. ein anderes System zu testen oder das QM als reine Dokumentenform auf dem Praxisserver zu lassen. Gibt es Erfahrungen von eurer Seite oder Tipps , auf was man noch achten sollte? Vielen Dank lemontree77
-
Je größer die Arztpraxis, umso wichtiger wird sie - die regelmäßige Teambesprechung. Medizinische Fachangestellte und Ärzte können transparent und zur gleichen Zeit Informationen austauschen, und die "stille Post" mit den damit verbundenen Missverständnissen und Informationsverlusten hat ausgedient. Die regelmäßige Teamsitzung spielt aus diesem Grund auch eine wichtige Rolle im Qualitätsmanagement (QM). Hier kommt dem Vorgesetzten - sei es Chef, Chefin oder Praxismanager - eine besondere Verantwortung zu. Neben der Organisation der Teamsitzung sollten nämlich auch "atmosphärische Störungen" im Vorfeld registriert und vermerkt werden, damit diese bei der nächsten Besprechung angesprochen werden können. Nur, wenn eine Teambesprechung gekonnt durchgeführt wird, wird sie erfolgreich die Teambildung in der Arztpraxis stärken. Termin und Dauer einer Teamsitzung Selbst in großen Gemeinschaftspraxen mit vielen Angestellten und viel Gesprächsbedarf sollte eine Teamsitzung nicht zu oft stattfinden. Wöchentliche Teamsitzungen bringen Frust, da die Sitzung meist die Arbeitszeit verlängert und im schlechtesten Fall zu Überstunden führt. Eine Teamsitzung alle drei Monate hat sich dagegen meist als nicht ausreichend erwiesen. Günstig ist es, die Teamsitzung einmal im Monat abzuhalten - wenn möglich, immer am gleichen Tag, beispielsweise am letzten Mittwoch im Monat. Feste Tage geben den MFAs und Ärzten Planungssicherheit. Das gilt für die Freizeit genauso wie für Punkte, die auf die Agenda gebracht sein möchten. Ein Mittwoch bietet sich prinzipiell an, weil Praxen in der Regel nachmittags geschlossen haben. Zur Planungssicherheit gehört auch, dass jeder weiß, was auf ihn zukommt. Anders als in manch einem Verein muss die Länge der Besprechung vorgegeben sein. Maximal eine Stunde, dann sollte alles abgehandelt sein. Kann sich das Team bei einem bestimmten Punkt nicht einigen, sollte dieser auf der nächsten Sitzung erneut zur Sprache gebracht werden - es sei denn, die Klärung ist sehr dringlich. Je länger eine Teamsitzung dauert, umso mehr leidet ihre Qualität. Hier ist der Moderator gefragt, um die Sitzung für alle in einem erbaulichen Rahmen zu halten. Die Moderation wird von dem übernommen, der sich auch um die Organisation kümmert: Chef/in oder Praxismanager/in. Vorbereitung auf die Teambesprechung Jeder Mitarbeiter sollte im Vorfeld über die Themen der kommenden Teamsitzung informiert werden. Für das Qualitätsmanagement ist es eine wichtige Voraussetzung, dass schriftlich niedergelegt wird, was besprochen wird oder wurde. Bei aufkeimenden Konflikten kann auf diesem Weg immer auf die Agenda oder später auf das Protokoll verwiesen werden. Damit sich die Teilnehmenden auf die Teamsitzung ausreichend vorbereiten können, ist es ratsam, die Agenda eine Woche vor dem Sitzungstermin zu verteilen. Ob dies in Papierform oder via E-Mail geschieht, liegt im Ermessen des "Veranstalters". Auf die Agenda gehören alle Punkte, die sich seit der letzten Besprechung angesammelt haben. Das gilt für Erfolge wie Probleme. Alle heißt dabei auch wirklich alle: MFAs, die Verbesserungsvorschläge einbringen möchten oder Probleme in dem einen oder anderen Bereich des Qualitätsmanagements sehen, gehören ebenso angehört wie der Praxismanager oder Inhaber! Es gibt nur wenige Punkte, die im Rahmen eines Qualitätsmanagements anfallen können, die nicht auf die Agenda der Teamsitzung gehören. Dabei handelt es sich um Konflikte, die zwischen bestimmten Personen schwelen oder Punkte, die nicht den Gesamtbetrieb, sondern einen Einzelnen im Team betreffen. Für diese Fälle gibt es die Mitarbeiterbesprechungen. Während der Teamsitzung Das Qualitätsmanagement soll auch die Wirtschaftlichkeit einer Arztpraxis erhöhen. Dies kann nur mit Hilfe von motivierten Medizinische Fachangestellten und Ärzten gelingen. Zudem werden Menschen, die gerne an ihrem Arbeitsplatz sind, seltener krank - you know. Deshalb ist es in der Teamsitzung wichtig, Lob und Anerkennung auszusprechen. Zum einen motiviert ein Lob, zum anderen kommt Kritik besser an, wenn es beispielsweise heißt: "Die Fehlerquote in den Abrechnungen ist zurückgegangen, dafür unser Dank. Allerdings kann/muss dieses und jenes noch verbessert werden/schneller gehen ..." Im nächsten Schritt müssen Konflikte gelöst werden. Jeder Konflikt ruft eine Störung in der Arbeitsatmosphäre hervor. Dieses wird ganz sicher von den Patienten bemerkt, was im schlimmsten Fall zum Arztwechsel und einem Loch in der Kasse führen kann. Auch das beste Qualitätsmanagement ist zum Scheitern verdammt, wenn auftretende "Störfeuer" nicht bestimmt und abgestellt werden können. Dabei sollte es vermieden werden, einen anderen zu bewerten. Ein guter Ansatz ist, seine eigenen Wahrnehmungen zu schildern. Ein Feedbacknehmer sollte stets direkt angesprochen und Situationen nicht verallgemeinert werden. Jemand, der ein Feedback gibt, sollte eben jenes auch annehmen können. Dazu gehören aktives Zuhören und Ausredenlassen. Wird ein anderer Standpunkt vertreten, kann der im Anschluss dargelegt werden. Es ist immer hilfreich, die "Netikette" für alle sichtbar im Raum zu platzieren. Das kann helfen, wenn es bei Debatten die Temperatur steigt. Nach der Sitzung Damit der Ablauf der Sitzung im QM-Handbuch dokumentiert werden kann, muss während der Sitzung ein Protokoll geführt werden. Ist dieses von den Anwesenden angenommen und bestenfalls unterschrieben, kann zu jeder Zeit auf dieses Sitzungsprotokoll zurückgegriffen werden, sobald Fragen zum Ablauf oder zu anderen Themen auftauchen. Ebenfalls können urlaubende oder krankgeschriebene Mitarbeiter sich auf diesem Weg nachträglich über die Teamsitzung informieren. Wie sind Eure Erfahrungen mit der Teambesprechung? Teilt sie mit uns im Forum!
-
Die Verwendung von Schutzhandschuhen in der Arztpraxis stellt unbestritten eines der wichtigsten Aspekte der Infektionshygiene und es Arbeitsschutzes dar. Trotzdem lassen sich tagtäglich Unsicherheiten und Fehler im Umgang mit dieser Schutzkleidung erleben. Im Laufe dieses Beitrags möchten wir einige Grundsätze aufzeigen und hilfreiche Tipps und Umgangsregeln geben. Welche Arten von Handschuhen gibt es in der Arztpraxis? Wichtig zu beachten ist, dass medizinische und chemikalienbeständige Handschuhe den Bestimmungen des Medizinproduktegesetzes (MPG) unterliegen und deshalb die Anforderungen europäischer Normen (EN) erfüllen müssen: · EN 374: Schutzhandschuhe gegen gefährliche Chemikalien und Mikroorganismen · EN 420: Schutzhandschuhe - Allgemeine Anforderungen und Prüfverfahren · EN 455: Handschuhe für den medizinischen Gebrauch 1. Unsterile medizinische Einmalhandschuhe (geprüft nach EN 374, 420, 455) Indikation z. B. bei vorhersehbarem oder wahrscheinlichem Erregerkontakt 2. Chemikalienbeständige Schutzhandschuhe (geprüft nach EN 374, 420) Indikation z.B. bei Desinfektions- oder Reinigungstätigkeiten 3. Sterile medizinische Einmalhandschuhe (geprüft nach EN 374, 420, 455) Indikation z. B. bei Operationen und invasiven Eingriffen 4. Haushaltshandschuhe mit Stulpen Als Schutz vor Nässe und Reinigungsmitteln Bei mehrfacher Verwendung: - personenbezogen einsetzen - nach validierten Desinfektionsverfahren aufbereiten und hygienisch lagern 5. Textile Unterziehhandschuhe Bei längerem Tragen von luftundurchlässigen Handschuhen Was ist beim Umgang (unsterilen) Einmalhandschuhen zu beachten? Wir konzentrieren uns im Folgenden hauptsächlich auf die unsterilen Handschuhe, da von diesen die häufigsten Fehlanwendungen ausgehen. Das wichtigste zuerst: Das Tragen von Handschuhen ist KEIN Ersatz für die hygienische Händedesinfektion! Tatsächlich werden getragene Handschuhe oft als Schwelle zur Händedesinfektion angesehen und können so zu einer niedrigeren Compliance führen. Aus diesem Grund ist es sehr wichtig, nur dann Einmalhandschuhe anzulegen, wenn eine Indikation dafür vorliegt und nicht aus einem falschen Hygieneverständnis heraus. Nach dem Motto: Ein Handschuh überträgt keine Infektionen! Tatsächlich ist eher das Gegenteil der Fall. Handschuhe verhalten sich mikrobiologisch wie eine Fläche und verfügen nicht, wie beispielsweise die Hautoberfläche unserer Hände, über ein eigenes mikrobiologisches Milieu. Das bedeutet, dass eine korrekt desinfizierte Hand oftmals hygienisch einwandfreier ist, als ein Einmalhandschuh. Die häufig verwendete Bezeichnung „keimarmer Handschuh“ sagt nichts über die mikrobielle Unbedenklichkeit aus, denn für „keimarm“ gibt es bisher keine festgelegten gesetzlichen Anforderungen. Somit kann keine Aussage über die hygienische Qualität getroffen werden. Unsterile Einmalhandschuhe sind also primär als Instrument des Arbeitsschutzes zu sehen, d.h. um den Tragenden vor der Exposition mit möglichem infektiösem Material oder Chemikalien zu schützen. Das zeigen auch die vom Robert-Koch-Institut (RKI) aufgelisteten Indikationen: - bei vorhersehbarer Verunreinigung mit Körperausscheidungen, Sekreten und Exkreten wie z.B. bei der Blutentnahme oder bei inkontinenten Patienten - vor intensivem Kontakt mit MRE (insbesondere bei Erregern, die unempfindlich gegenüber alkoholbasierten Desinfektionsmitteln sind, wie das C. difficile) - bei der Entsorgung von Sekreten, Exkreten und Erbrochenem, sowie bei der Entfernung von Drainagen, Verbänden oder kontaminierten Materialien - bei der Aufbereitung von Medizinprodukten - bei Desinfektionsarbeiten und Umgang mit Chemikalien/Gefahrstoffen ¹ Konkrete Umgangsregeln Um einen korrekten Umgang mit Schutzhandschuhen zu gewährleisten, sollten Sie unbedingt folgendes beachten: ✔ Vor der Entnahme aus Handschuhbox und nach Ablegen der Handschuhe ist eine hygienische Händedesinfektion durchzuführen Dies hat vor allem zwei Gründe: zum einem bietet die geöffnete Handschuhbox Raum für Kontaminationen und Handschuhe werden häufig mit belasteten Fingern entnommen, was für eine zusätzliche Keimbelastung sorgt. Zum anderen können unsterile Handschuhe für das Augen unsichtbare Perforationen aufweisen und bieten somit keinen lückenlosen Schutz vor einer Kontamination der Hände. Abbildung 1: Cartoon "Aktion Saubere Hände", 2009 ✔ Handschuhe nur so lange wie nötig tragen Einmalhandschuhe sind nach Beendigung der jeweiligen Tätigkeit abzulegen und umgehend fachgerecht zu entsorgen. ✔ Handschuhe nur auf saubere, trockene Hände anziehen Sollten die Hände beim Anziehen der Schutzhandschuhe noch feucht sein, besteht ein erhöhtes Risiko einer Hautschädigung. Zudem können die Schutzhandschuhe leichter reißen (perforieren). Handschuhe sollten gewechselt werden, wenn sie beschädigt oder innen feucht sind. ✔ Richtige Schutzhandschuhgröße auswählen Wählt man Schutzhandschuhe mit falscher Größe aus, kann dies dazu führen, dass keine vollständige Schutzfunktion gegeben ist. Zusätzlich besteht bei zu kleinen Handschuhen die Gefahr, dass diese schneller reißen, was dann ebenfalls zu einem mangelnden Schutz führt. Dürfen Einmalhandschuhe desinfiziert werden? Hier eine weitere Frage, die im Rahmen des Hygienemanagements häufig gestellt wird: Dürfen behandschuhte Hände desinfiziert werden? Die Antwort lautet: Ja, aber nur in Ausnahmefällen! Das RKI benennt hier Situationen, in denen ein häufiger Handschuhwechsel erforderlich, aber erfahrungsgemäß schwierig realisierbar ist bzw. der Wechsel zu einer Unterbrechung des Arbeitsflusses führen würde. Das bedeutet, wenn der Arbeitsablauf keine ausreichende Zeitspanne für die Lufttrocknung der desinfizierten Hände und Anlegen eines neuen Einmalhandschuhs hergibt, dürfen Sie behandschuhte Hände desinfizieren. Dies wäre beispielsweise bei Tätigkeiten am selben Patienten, aber zwischenzeitlichem Kontakt mit unterschiedlich kontaminierten Körperbereichen oder auch bei unmittelbar aufeinanderfolgenden Blutentnahmen bei mehreren Patienten der Fall. Zudem müssen folgende Voraussetzungen berücksichtigt werden: - Der Handschuh muss chemikalienbeständig sein (gem. EN 374)! - Der Handschuh darf keine sichtbaren Perforationen und/oder Kontaminationen aufweisen! ² Also zusammenfassend: Die Desinfektion von Einmalhandschuhen ist nur in Ausnahmefällen und unter bestimmten Bedingungen zulässig, sollte jedoch keinesfalls als gängige Praxis gelten! Fazit Schützen Sie Ihre Haut vor Verschmutzungen, Verletzungen, aggressiven Stoffen und infektiösem Material und beugen Sie der Verbreitung von Krankheitserregern vor, indem Sie für den jeweiligen Arbeitsvorgang die geeigneten Handschuhe anlegen! Beachten Sie dabei immer, dass das Tragen von Handschuhen nicht von der Pflicht einer hygienischen Händedesinfektion vor und nach der entsprechenden Tätigkeit entbindet. ¹ Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI), Händehygiene in Einrichtungen des Gesundheitswesens, Springer-Verlag Berlin Heidelberg 2016, S. 1200 – 1202 ² Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI), Händehygiene in Einrichtungen des Gesundheitswesens, Springer-Verlag Berlin Heidelberg 2016, S. 1201
-
Gesetzliche Mindestanforderungen an Praxisräumen
ein Thema hat DoktaBob erstellt in: Forum, Fragen & Antworten
Hallo liebe Community, ich bin schon öfters hier auf Teramed gelandet und habe schon viel interessantes hier gefunden. Toll, dass es diese Seite gibt Mich würde interessieren welche gesetzlichen Mindestanforderungen an Praxisräumlichkeiten gestellt werden. Konkret geht es um eine Praxisneugründung bzw. -übernahme. Einige Fallstricke habe ich schon recherchiert... so fand ich u.a. diesen Artikel, wonach sich viele Vermieter wohl aus der Pflicht nehmen wenn sie Praxisräume vermieten, indem sie im Mietvertrag die Formulierung "Räume zur Nutzung als Praxis" verwenden. Dann seien die Mieter alleine dafür verantwortlich die gesetzlichen baulichen Anforderungen einzuhalten. Ich habe eine kleine Allgemeinarztpraxis mit einer Arzthelferin und 2 angestellten Hilfskräften. Nach einer Modernisierungsmaßnahme möchte mein bisheriger Vermieter den Vertrag nicht mehr verlängern bzw. nur noch wenn ich das doppelte der jetzigen Miete zahle (statt 15,-/qm nun 30€/qm). Ich bin noch einer der wenigen Einzelkämpfer unter den Ärzten und kann mir das bei meiner jetzigen Praxisfläche nicht mehr leisten. Ich bin nun gezwungen in den kommenden 4 Monaten neue Räume zu suchen. Da die Mieten insgesamt massiv gestiegen sind, Frage ich mich wie "klein" darf meine Praxis eigentlich sein? Welche Räume braucht man unbedingt, auf welche kann man verzichten? Reicht auch eine Toilette, wenn die baulichen Maßnahmen zur Installation einer zweiten Toilette (für's Personal) mit zu hohen Kosten verbunden sind? Gelten eventuell manche Vorschriften erst ab einer bestimmten Mindestanzahl von Mitarbeitern? Laut den Hygienevorschriften, die ich hier schön zusammengefasst gefunden habe müsste ich mindestens einen Personalumkleideraum, einen Aufbereitungsraum mit reiner & unreiner Zone, einen Entsorgungraum und ggf. noch einen Lagerraum haben. Ich konnte dazu aber keine rechtsgültigen Quellenangaben finden. Andererseits habe ich aber auch schon Praxen gesehen, wo es nur 3 oder 4 Räume gab: die Praxen hatten zwar nur ein paar Stühle im Gang statt einem Warteraum, aber vermutlich Dank gutem Termin-Management liefen die Praxen auch ganz gut... tolerieren die Inhaber dieser Praxen das erhöhte Haftungsrisiko einfach oder dürften sie das eigentlich gar nicht und wurden einfach nur noch von keiner Aufsichtsbehörde kontrolliert? Wo kann man die räumlichen Anforderung an Praxisgewerbeimmobilien noch nachlesen bzw. erfragen? Bei KBV möchte ich nicht direkt fragen, um nicht irgendwelche schlafenden Hunde zu wecken...- 8 Antworten
-
- qualitätsmanagement (qm) arztpraxis
- hygiene
-
(und 1 weitere)
Markiert mit:
-
QM-Software für Arztpraxen im Vergleich Das Qualitätsmanagement – kurz: QM – ist ein Managementansatz, dessen Bedeutung auch in Arztpraxen, Pflegeheimen und anderen Gesundheitseinrichtungen immer mehr zunimmt. Da die Umsetzung von QM laut § 135a SGB V für alle im Gesundheitswesen verpflichtet ist, kommt man nicht umher, sich eben damit zu beschäftigen. 2006 trat die Richtlinie des gemeinsamen Bundesausschusses in Kraft und wurde stetig überarbeitet. In dieser sind die Mindestanforderungen an das QM zusammengefasst. QM beschreibt alle Maßnahmen, die zur Optimierung von Leistungen, Prozessen oder Produkten beitragen. Während in vielen Betrieben ein Qualitätsmanagementbeauftragter die Umsetzung kontrolliert und sicherstellt, sind es aber mehrere Mitarbeiter, die die Maßnahmen innerhalb des QM umsetzen. Hat man keinen internen Qualitätsmanager, gibt es auch auf diese Leistung spezialisierte Unternehmen, die die Steuerungsfunktion innerhalb des QM übernehmen. Die Organisation des QM kann jede Einrichtung oder Arztpraxis für sich gestalten, dabei können heute digitale Lösungen zum Dokumentenmanagement eine große Hilfe sein. Auf dem Markt existiert eine Menge an QM-Software-Lösungen, die eine Umsetzung der Managementinhalte vereinfachen sollen. Die Entscheidung für eine QM-Software für Ärzte Folgende Schritte sind wichtig, um effektiv zu vergleichen und daraufhin zu entscheiden: 1. Herausarbeiten und auflisten, was die Software für den eigene Praxis können und welchen Ansprüchen sie gerecht werden muss 2. Budget festlegen 3. Zusatzleistungen der Anbieter vergleichen. Oft werden neben der reinen Software auch Beratungs- oder Unterstützungsleistungen angeboten, um die Einführung möglichst reibungslos zu gestalten 4. Entscheidung fällen QM-Softwares im Vergleich Um Ihnen die Entscheidung zu erleichtern, haben wir einige gängige QM-Softwares verglichen und im Folgenden zusammengefasst. So bekommen Sie unkompliziert einen Überblick. i:solution CAQ – All-in-One QM Software Die Software i:solution CAQ funktioniert branchenunabhängig und liefert das komplette Leistungsspektrum für ein rechnerbasiertes Qualitätsmanagement. Der Hersteller verspricht besondere Nutzerfreundlichkeit und Einfachheit in der Bedienung. Von Prävention über Umsetzung bis hin zur Qualitätskontrolle deckt die Software alles Nötige zur Implementierung eines erfolgreichen QM ab. Weitere Inhalte der Software sind z. B.: Maßnahmenmanagement Besprechungen/Managementbewertung Kennzahlensystem Prozessmanagement Personalmanagement Stellen/Funktionsbeschreibungen Schulungsplanung U. v. m. Die Vorteile von i:solution CAQ sind unter anderem die projektspezifische Konfiguration, die Integrationsmöglichkeit in bestehende Unternehmensstrukturen und die Schnittstelle zu Hostsystemen. Nachteil ist unter anderem, dass aufgrund der Branchenunabhängigkeit keine speziellen Funktionen für Arztpraxen zur Verfügung stehen. CWA SmartProcess für Prozessmanagement und QM Die CWA SmartProcess Software ist eine einfache und unkomplizierte QM-Software für Prozess- und Qualitätsmanagement. Sie beinhaltet unter anderem folgende Module: Modellierung von Prozesslandkarten und Prozessmodellen direkt per Browser BPMN-Symbole Anzeige aller erforderlichen Informationen wie Verantwortliche, Dokumente, Kennzahlen, Risiken etc. zum Prozess Generierung von Prozessbeschreibungen Verwaltung von Organigrammen Dokumentenmanagement mit Check-In und Check-Out Volltextsuche Vorteile sind die einfache Handhabung und die explizite Abdeckung nach ISO 9001. Die Nachteile der Software liegen im geringen Funktionsumfang und in der fehlenden Branchenspezifizierung fürs Gesundheitswesen. eQMS – Elektronisches Qualitätsmanagement Handbuch Die Software eQMS liefert gleich mehrere Dinge auf einmal: das QM-Handbuch, die Audits und die Lieferanten. Hauptaugenmerk liegt dabei auf dem integrierten Dokumentenmanagement, mit dem das QM-Handbuch aufgebaut werden kann. Damit können alle QM-Dokumente, wie zum Beispiel die Prozessbeschreibungen, erstellt, geprüft und freigegeben werden. Daneben beinhaltet die Software weitere Funktionen, z. B.: Dokumentenlenkung mit Berechtigungen, Freigabe, Revisionierung und Archiv Auditmanagement (Auditplan, Auditfeststellungen, Auditbericht) Lieferantenmanagement inklusive Bewertung Maßnahmen zur Qualifizierung (Schulungs- und Mitarbeiterentwicklungspläne) Rechtskataster Die Software ist in zwei Varianten erhältlich: Zum einen als Cloud-Software für eine schnelle Inbetriebnahme und geringen Wartungsaufwand, zum anderen als unkomplizierte Inhouse-Lösung. Vorteile der Software sind, dass sie mit extra Funktionen für Medizin und Gesundheit ausgestattet ist, sie intuitiv und benutzerfreundlich handzuhaben ist und zudem ein Support über Telefon oder E-Mail inklusive ist. Nachteil ist unter anderem, dass es seine Zeit braucht, bis der erhöhte Funktionsumfang der Software verstanden wird und damit nutzbar ist. orgavision – Qualitätsmanagement, Unternehmensorganisation und IMS Die Software orgavision verspricht die Komplettlösung für das Qualitätsmanagement, Unternehmensorganisation und Integrierte Managementsysteme. Dabei bringt die Basisversion unter anderem folgende Inhalte mit: normgerechte Dokumentenlenkung automatischer Prüf- und Freigabeprozess Rollen- und Nutzerkonzept flexibles Rechtesystem freigestaltbare Gliederung Einbindung von Dokumenten jeder Art Arbeit mit Vorlagen intuitive Bedienbarkeit Da die Software sowohl sehr skalier- als auch anpassungsfähig ist, ist sie für jede Branche geeignet. Darüber hinaus beinhaltet sie Vorteile wie die Anlagemöglichkeit von interaktiven Abläufen und Prozessen, Lesebestätigungen mit Nachverfolgung und die Vernetzung der Mitarbeiter. Nachteile sind mitunter der im Vergleich zu anderen Softwares relativ geringe Funktionsumfang und die fehlende Spezialisierungsmöglichkeit fürs Gesundheitswesen. Paul Solutions Diese Software ist speziell für Arztpraxen, Krankenhäuser und Pflegeheime entwickelt worden. Sowohl Ärzte als auch Medizinische Fachangestellte haben durch die enthaltenen Mustervorlagen einen umfangreichen Schatz an Informationen zur Hand. Die zahlreichen Dokumente und Vorlagen und eine einfache Übersicht über Änderungen, zu erledigende Aufgaben und neu hinzugekommene Dokumente ermöglichen eine unkomplizierte und strukturierte Implementierung des Managementsystems. Die Software ist somit eine geeignete QM-Plattform für Einrichtungen im Gesundheitswesen. Die Software bietet folgenden Inhalte und Funktionen: Verschiedene Module für eine passgenau Individualisierung (QM, Hygiene, Datenschutz, Arbeitsschutz) Automatische Dokumentenlenkung Dokumentierte Lesebestätigungen Rechte- und Rollenkonzept intuitive Bedienbarkeit Erstellung von Prozessbeschreibungen im „Prozess-Editor“ Upload-Bereich Volltextsuche Kostenloser technischer Support Aufgabenmanagement Weitere große Vorteile der Software sind unter anderem, dass nur eine Internetverbindung notwendig ist, um die QM-Software nutzen zu können. Die Prozesse werden einheitlich dargestellt, die Einarbeitung aller Mitarbeiter funktioniert einfach und schnell, alle gesetzlichen Vorgaben werden automatisch erfüllt und zudem können alle Dokumente als PDF ausgedruckt werden. Fazit Wenn Sie speziell für eine Arztpraxis oder ein MVZ eine Software suchen, sind Sie mit Paul Solutions oder eQMS gut bedient. Die QM Plattform für Arztpraxen bietet alles, was die Implementierung, Kontrolle und Sicherstellung des Qualitätsmanagements benötigt. Doch um sich selbst ein Bild der verschiedenen Softwarelösungen zu machen, bieten sich folgende Schritte an: 1. Anforderungen festlegen und Erwartungen bestimmen 2. QM-Software Unternehmen kontaktieren 3. Systeme unverbindlich vorstellen lassen 4. Vergleichen und entscheiden. Gehen auch Sie auf Nummer sicher: Mit der richtigen Software lässt sich das Qualitätsmanagementsystem in Ihrer Praxis einfach implementieren.
-
-
Telefontriage Hausarztpraxis Terminvergabe
eine Datei hat ckoeber erstellt in: Qualitätsmanagement in der Arztpraxis
-
? Hallo, Ich habe eine Frage, bezüglich des Verarbeitungsverzeichnisses . Vielleicht könnt Ihr mir da weiter helfen. Da es leider sehr wenige Beispiele im Bezug auf die Datenverarbeitung gibt , bitte ich euch um Hilfe. Welche Tätigkeiten müssen in diesem Verzeichnis niedergeschrieben werden? Denn aktuell beinhaltet mein Verzeichnis genau 4 Punkte. Mit freundlichen Grüßen
-
Version 1.0.0
462 Abrufe
Habe in Anlehnung an den hier gefundenen Barthel-Index noch eine Erweiterung mit dem Timed "Up and Go"-Test gemacht. Dadurch ist für die 03360 Hausärztlich-geriatrisches Basisassessment die geforderte Beurteilung der Selbstversorgungsfähigkeiten mittels standardisierter, wissenschaftlich validierter Testverfahren (z. B. Barthel-Index, PGBA, IADL nach Lawton/Brody, geriatrisches Screening nach LACHS), Beurteilung der Mobilität und Sturzgefahr durch standardisierte Testverfahren (z. B. Timed "up & go", Tandem-Stand, Esslinger Sturzrisikoassessment), erledigt.-
- kassenabrechnung (ebm)
- qualitätsmanagement (qm) arztpraxis
- (und 1 weitere)
-
Es gibt offizielle Definitionen zum Thema Team, ein Beispiel: ein Praxisteam ist eine Gruppe von Medizinischen Fachangestellten und Ärzten, die wechselseitig voneinander abhängig und gemeinsam verantwortlich sind für das Erreichen spezifischer Ziele für die Arztpraxis. Wie sieht es in Ihrer Praxis aus? Heißt es da nicht eher: Ihr Praxisteam ist eine individuelle Ansammlung von medizinischen Fachangestellten, die zum Erreichen ihrer eigenen Ziele nebeneinander ihre Tätigkeit verrichten? Aber es gibt tatsächlich einen Weg von einem Nebeneinander zu einem Miteinander. Ohne gemeinsame Praxisziele gibt es mit Sicherheit keine Teambildung Nicht nur das Qualitätsmanagement verlangt von Ihnen die Festlegung der Praxisziele. Ein gemeinsames und effektives Arbeiten ohne Ziele ist nicht wirklich möglich. Jedes Mitglied Ihres Praxisteams muss genau diese Ziele benennen und auch selbst dahinter stehen können. Ziele müssen messbar und realistisch sein. Bei jeder Teamsitzung gehören die Praxisziele mit auf die Besprechungsliste. Sie müssen sich regelmäßig die Fragen stellen: Wie sieht es bei uns aus, wissen wir alle, was wir erreichen wollen? Haben wir unsere Ziele schon erreicht? Befinden wir uns wenigstens auf einem guten Weg? Sind unsere festgelegten Ziele überhaupt noch aktuell? Ein schriftliche Fixierung kann oft in die Praxisphilosophie einfließen. Kommunikation auf der Basis "Ich bin o.k. - Du bist o.k." Ihr Team braucht Kommunikationsnormen an die sich alle halten müssen. Diese Normen sollten gemeinsam beschlossen werden und offen an einem hoch frequentierten Ort aushängen. Sinnvolle Beispiele für Ihre Normen sind zum Beispiel: "Ich bin o.k. - Du bist o.k.": Der Leitsatz aus der Transaktionsanalyse von Eric Berne ist der Schlüssel zu einem respektvollen und anerkennenden Miteinander. "Du oder Sie": Wenn Sie sich für einen Weg entschieden haben, dann muss dies einheitlich passieren. Wenn sich eine Auszubildende bei ihren Kolleginnen das "Du" erst noch "verdienen" muss, dann ist sie von vornherein kein vollständiges Mitglied in Ihrem Team. Allgemeine Regeln für den gemeinsamen Praxiserfolg Alle Aufgaben in der Praxis sollten den Leistungen entsprechend auf wirklich sämtliche Mitglieder verteilt werden. Jeder kann sich dann Einbringen und wird auch bei entsprechender Rückkopplung motiviert ans Werk gehen. Wenn es Bereiche gibt, in denen Ihre Teammitglieder eigenverantwortlich arbeiten können, wird "soziales Faulenzen" verhindert und ungeahnte Kräfte geweckt. Leider gibt es oft "Nebenschauplätze" die ständig Konflikte heraufbeschwören. Überstunden und Freizeitausgleich kann dabei ein leidiges Thema sein. In vielen Arztpraxen häufen sich die Überstunden von besonders engagierten medizinischen Fachangestellten, ohne dass diese konkret notiert werden. Da sich Überstunden nie ganz verhindern lassen, dann sollten sich das Praxisteam überlegen, eine Zeiterfassung einzuführen und somit diese Konfliktpotential bezüglich der Arbeitszeiten zu reduzieren. Praxisausflug für die Teambildung Eine feste Regel kann auch sein, dass zumindest einmal im Jahr Ihre Praxis eine gezielte gemeinsame Aktivität als Praxisauflug durchführt. Weg von der Arbeit, weg von üblichen Aufgaben können Sie sich in einem ganz anderen Rahmen völlig neu kennen lernen. Kleine Launen in der Arbeitswelt verzeihen Sie Ihrem Gegenüber viel schneller, wenn Sie evtl. nachvollziehen können, warum das so ist. Konflikte gibt es überall Einen Konflikt können Sie nicht verhindern. Wichtiger ist, ihn schnellst möglichst zu erkennen und dann zu beheben. Jedes Mitglied in Ihrem Team geht mit Konflikten anders um. Grundsätzlich aber gibt es zwei Stile: ziel- oder beziehungsorientiert. Im besten Fall ist die Lösung eine Mischung aus beiden. Wenn so gar keine Lösung in Sicht ist, bietet sich eine Supervision von einem externen Berater an. Unabhängig von bestehenden Konflikten, wenn regelmäßig Gespräche mit neutralen Mentoren stattfinden, trägt dies zur Teambildung bei, es entsteht ein besseres Verständnis füreinander und brenzlige Situationen werden schon im Keim erstickt. Eine Teambildung ist perfekt geglückt, wenn sich ein "Wir" eingestellt hat und jede medizinische Fachangestellte und jeder Arzt sich als volles Mitglied fühlt.
-

EKG anlegen und schreiben - Arbeitsanweisung
eine Datei hat teramed erstellt in: Qualitätsmanagement in der Arztpraxis
2.036 Abrufe
Einfach ein 12 Kanal EKG anlegen und schreiben: schrittweise Anleitung mit bildlicher Darstellung der Anlage von EKG-Elektroden und Ableitungen am Patienten als Arbeitsanweisung für das Qualitätsmanagement. Arbeitsanweisung 12 Kanal EKG anlegen und schreiben Beschreibung der einzelnen Schritte Ruhe EKG wird auf Anordnung des Arztes von der MFA durchgeführt, Terminabstimmung nicht erforderlich Patient bitten, Oberkörper und Bein zu entkleiden und sich auf Behandlungsliege zu legen, ggf. Hilfestellung anbieten (EKG-Raum) Sauganlage anschalten Extremitäten-Ableitungen an Armgelenken und Fußfesseln anlegen: rechter Arm: R (rot), linker Arm: L (gelb), linkes Bein: F (grün), rechts Bein: N (schwarz) Brustwandableitungen (V1-V6) werden angebracht: V1 und V2: von der Clavicula (Schlüsselbein) zählend tastet man bis zur 4. Rippe, Saugnäpfe in Intercostalraum (Zwischenrippenraum) rechts (V1) u. links vom Sternum (Brustbein) zwischen der 4. und 5. Rippe anbringen (V2) V3: auf die 5. Rippe zwischen V2 und V4 V4: in 5. Intercostalraum der Medioclavicularlinie (senkrechte Verlängerung der linken Claviculamitte) V5: in gleicher Höhe wie V4, auf der vorderen linken Axillarlinie V6: auf mittlerer Axillarlinie, gleiche Höhe wie V4 und V5 An die Saugnäpfe farblich markierte Kabel der Brustwandableitungen in folgender Reihenfolge anstecken: V1: rot, V2: gelb, V3: grün, V4: braun, V5: schwarz, V6: violett Bei Fehlermeldung: Überprüfung der Saugnäpfe, eventuell Kontakt z. B. durch zu trockene Haut oder Stoff behindert Wenn EKG-Ableitung okay, EKG schreiben (in der EKG-Software „EKG schreiben“ auswählen) Wenn EKG fertig, Saugnäpfe, Ableitungen und Fußfesseln entfernen, Patienten dürfen sich wieder anziehen, ggf. Hilfestellung geben In der EKG-Software „EKG speichern“ auswählen Blutdruck messen und Eintrag in das Praxisprogramm zur Vorlage des Arztes, um das EKG zu lesen -

Medizinische Notfälle Red Flags
eine Datei hat teramed erstellt in: Qualitätsmanagement in der Arztpraxis
Version 1.0.0
902 Abrufe
Erkennnen von medizinischen Notfällen: Red-Flags Folgende Symptome weisen mit sehr hoher Wahrscheinlichkeit auf lebensbedrohliche Umstände bzw. Folgeschäden hin, v.a. wenn diese plötzlich, innerhalb von Stunden, aufgetreten sind: Bewusstlosigkeit starke Brustschmerzen/-enge Luftnot in Ruhe Schwankschwindel Einseitige Lähmung Einseitiger Verlust des Sehvermögens Blut- oder Teerstuhl, Bluterbrechen (Hämatemesis). Suizidgedanken Sollte eines dieser Symptome plötzlich, innerhalb von Stunden, aufgetreten sein, so muss sofort der Notarzt gerufen werden. Liegen diese Symptome schon länger vor (> 24h), dann sollte dennoch ein Termin am gleichen Tag in der Arztpraxis vereinbart werden. Bei diesen Symptomen kann es sich um eine lebensbedrohliche Situation handeln, ein ärztliche Untersuchung ist jedoch zu weiteren Abklärung erforderlich: Augenverletzung / rotes Auge Zeichen einer allergischen Reaktion Starke Bauchschmerzen Infekt mit schwerer Beeinträchtigung Fieber > 39,5°C fehlender Stuhlgang über 5 Tage, Kopfschmerzen (stark – „wie noch nie“) Bluthusten (Haemoptoe) Blaufärbung (Zyanose) der Lippen oder einer Extremität akuter Schmerz (Koliken) in der Nieren- und Leistengegend, Harnverhalt, Hämaturie, akute Schmerzen im Hoden (Hodenverfärbung), Verletzung (Wunde, starke Schmerzen) Starke Schmerzen (>5 auf der Schmerzskala von 1-10) Auch ein „komisches Bauchgefühl der MFA“ sollte beachtet werden, da diese die Patienten und ihre Begleitumstände oft sehr genau kennen. Auch hier sollte ein Termin frühzeitig, am besten als Notfalltermin zwischendurch, in der Arztpraxis erfolgen. -

I.m. Injektion - Arbeitsanweisung und QM-Vorlage
eine Datei hat teramed erstellt in: Qualitätsmanagement in der Arztpraxis
Version 1.0.0
1.271 Abrufe
Arbeitsanweisung zur intramuskulären (i.m.) Injektion von Medikamenten in der Arztpraxis durch Medizinische Fachangestellte. 1. Aufziehen der Medikamente nach Händedesinfektion unter sterilen Bedingungen. Als Aufziehkanüle wird die gelber Kanüle verwendet. Diese Kanüle wird dann verworfen. 2. Injektionskanüle wählen. Standard zur Injektion ist die schwarze Kanüle Impfungen mit der kleineren Kanüle, blau (oder orange) Für fettlösliche Medikamente (Testosteron, Haldol) muss man die gelbe Kanüle nehmen, weil sich die Flüssigkeit nicht durch die schwarze Kanüle pressen lässt. Desinfektion, trocknen lassen. 4. Injektionsstellen: Oberarm (M. deltoideus ) : 3 Querfinger unterhalb des Acromions wählt man die Einstichstelle, alternativ kann man sich die Höhe der Achselfalte wählen und seitlich in den M. deltoideus injizieren. Hüfte seitlich (M. gluteus medius und minimus): Seitlich am Körper oberhalb des Hüftgelenks. Man findet die Stelle folgendermaßen: Ein Schwurfinger (je nach Lage Zeige- oder Mittelfinger) liegt auf der Spina iliaca anterior superior, der zweite Schwurfinger gleitet nun ca. 5 cm an der Crista iliaca entlang. Bei schlanken Patienten kann dann das Tuberculum iliacum ertastet werden. Während der erste Schwurfinger auf der Spina liegen bleibt, wird der zweite (dorsale) wenige Zentimeter nach unten verschoben, sodass der Handballen auf dem Trochanter major zu liegen kommt. Die Injektion erfolgt in die untere Hälfte des Dreiecks zwischen den beiden Schwurfingern senkrecht zur Körperoberfläche. Vorteil dieser Stelle ist, dass eine Injektion zu tief nicht erfolgen kann, weil man auf den Knochen trifft (Darmbeinschaufel). Die früher häufig gebrauchte Injektionsstelle weiter dorsal im Gesäß wird nicht mehr als Standard empfohlen. Oberschenkel seitlich (M. quadruceps, M. vastus lateralis). In der Mitte des Oberschenkels wird die Spritze seitlich angesetzt. Die Injektionsmenge ist auf 5 ml begrenzt. Nicht injiziert werden sollten ölige oder kortikoidhaltige Lösungen sowie Antibiotika und Antirheumatika. Bei Patienten unter 2 Jahren ist dieser Muskel die erste Wahl. 5. Vor einer intramuskulären Injektion ist stets ein Aspirationsversuch durchzuführen, außer bei Impfungen. Wird dabei Blut aspiriert, muss der Eingriff abgebrochen, das Medikament mit neuer Spritze und neuer Kanüle neu aufgezogen und an anderer Stelle injiziert werden. Bei Impfungen in den Oberarm muss nicht mehr aspiriert werden. -

Patientenzentrierte Terminvereinbarung
eine Datei hat teramed erstellt in: Qualitätsmanagement in der Arztpraxis
Version 1.0.0
990 Abrufe
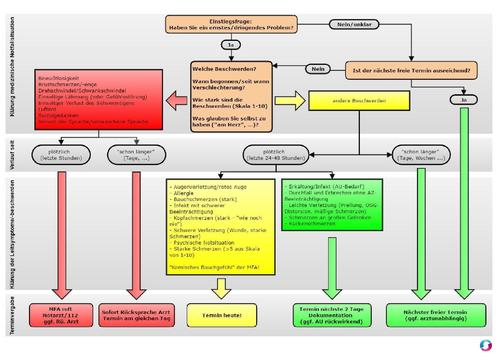
Terminvereinbarung: Patientenzentrierte Dringlichkeitsentscheidung Nach einer namentlichen Vorstellung der MFA und Eingangsfrage („Was kann ich für Sie tun?“) wird festgestellt, dass sich das Gespräch um einen Terminwunsch handelt. Mit Hilfe einer geschlossenen Frage unterscheidet die MFA, ob es sich um ein dringliches Anliegen oder einen regulären Termin handelt: „Haben Sie ein dringliches Anliegen oder möchten Sie einen regulären Termin vereinbaren?“ Im weiteren Gespräch können die folgenden Situationen unterschieden werden: Akut erkrankt (innerhalb der letzten 3 Tagen oder Verschlimmerung einer vorbestehenden Erkrankung) Abfrage der Beschwerden („an welchen Beschwerden leiden Sie?“) Bei Schmerzen: Abfrage der Intensität anhand der Schmerzskala (1-10) Abfrage der Dauer der Beschwerdesymptomatik (plötzlich (letzte Stunden), seit 2-3 Tagen, schon länger (Wochen) Wiederkehrende Erkrankung? „Was glauben Sie selbst zu haben? (am Herz? Infekt? Notwendigkeit der AU?) Red-Flag innerhalb von Stunden? => Notarzt / DRK benachrichtigen Termin in der offenen Kurzsprechstunde am gleichen Tag anbieten Bei Hausbesuchsanforderung: Checkliste Hausbesuchsanforderung verwenden Subakut / längere Erkrankung Abfrage der Beschwerden („an welchen Beschwerden leiden Sie?“) Bei Schmerzen: Abfrage der Intensität: Schmerzskala Abfrage der Dauer der Beschwerdesymptomatik (plötzlich (letzte Stunden), seit 2-3 Tagen, schon länger (Wochen) „Was glauben Sie selbst zu haben? (am Herz, Infekt?) Wiederkehrende Erkrankung / Symptomatik (chronisch rezidivierend)? Grey-Flags? => Termin in der offenen Kurzsprechstunde am gleichen Tag oder innerhalb von 2 Tagen in der Regelsprechstunde anbieten Abfrage, bei welchem Arzt? Termin beim Wunscharzt anbieten, gegebenenfalls früheren Alternativtermin gleich vorschlagen Dringliches Anliegen (sozial, organisatorisch) Termin in der offenen Kurzsprechstunde am gleichen Tag anbieten (Regeln kommunizieren) Regulärer Termin: Routineuntersuchungen Gesundheitsvorsorge: Checkliste GU verwenden Präoperativ: Checkliste Präoperativ verwenden DMP-Kontrolltermine: Checkliste DMP verwenden -

Telefon-Triage für die Terminvereinbarung in der Arztpraxis
ein Artikel hat Ralph Jäger erstellt in: Blog
Was hat die Triage aus der Notfallmedizin mit der telefonischen Anmeldung einer Arztpraxis gemeinsam? Die Medizinische Fachangestellte muss die Dringlichkeit der Anliegen von Patienten objektiv einschätzen können. Anhand welcher Kriterien kann dies erfolgen? Die Triagierung ist ein Begriff aus dem Rettungsdienst zur Einteilung von Patienten nach der Schwere der Verletzungen. Ziel der Triagierung ist es, in einer Notsituation anhand möglichst objektiver Kriterien die medizinische Versorgung zu optimieren. Die Medizinische Fachangestellte am Telefon ist in einer ähnlichen Situation: Patienten vermitteln ihre subjektive Dringlichkeit von Terminen und Patientenanfragen. Es kommt selten vor, dass ein Patient sein Anliegen als "nicht dringlich" einstuft. Nebenher sollen die Medizinischen Fachangestellten sich häufig um das Praxismanagement kümmern. Mit wenig Aufwand lassen sich die telefonischen Anfragen strukturieren und die Arbeitsbelastung reduzieren. Die Kommunikation und die telefonische Visitenkarte der Arztpraxis wirken professioneller. Die häufigsten telefonischen Anfragen in der Arztpraxis lassen sich auf drei Fälle konzentrieren: Terminvereinbarungen Rezept- und Überweisungsbestellungen Laborwertabfragen Terminvereinbarung in der Arztpraxis und die Dringlichkeit Die Königsdisziplin im Praxismanagement ist die Terminvereinbarung, sowohl telefonisch als auch an der Anmeldung. Aus Sicht der Patienten und deren Angehörige sind alle Termine dringend, sogar bei Routineuntersuchungen. Hier spielen oft Ängste und Sorgen eine Rolle, während einige Patienten ihre Beschwerden gleichzeitig verharmlosen. Eine Medizinische Fachangestellte mit genügend Erfahrung kann in vielen Fällen die Dringlichkeit gut einschätzen. Für eine verbesserte Struktur in der Praxisorganisation und professionelle Außendarstellung der Arztpraxis sollten jedoch objektive Kriterien als Teil eines Praxiskonzept erarbeitet werden. So können auch unerfahrene MFA Termine optimal vereinbaren und es werden keine Patienten bevorzugt oder vernachlässigt. Das Triage-System in Notfalleinrichtungen In Notfalleinrichtungen hat sich ein sogenanntes Triage-System als nützlich erwiesen. Hierbei wird mittels standardisierter Untersuchungsmethoden und Fragestellungen eine Priorisierung medizinischer Hilfeleistungen durchgeführt. Diese erfolgt anhand der medizinischen Dringlichkeit und setzt voraus, dass der Patient von medizinischem Fachpersonal gesehen und vorab untersucht wird (z.B. Vitalparameter, Einschätzung des Allgemeinzustands). Durch die Einführung eines systematischen Triage-System kommt es sogar zu verkürzten Wartezeiten. Ein Praxiskonzept für die Terminorganisation: objektive Kriterien In einer Arztpraxis oder medizinischen Versorgungszentrum müssen neben der medizinischen Dringlichkeit zusätzlich organisatorische, soziale und wirtschaftliche Aspekte betrachtet werden. Dies spiegelt sich auch einer anderen Erwartungshaltung der Patienten wieder, beispielhaft würde medizinisch bei unkomplizierten grippalen Infekten, Rückenbeschwerden oder Prellungen ein Arzttermin innerhalb der nächsten Tage ausreichen. Der Patient erwartet in der Regel eine taggleiche (medizinische) Betreuung. Geht eine Arztpraxis auf diese Erwartungshaltung der Patienten nur unzureichend ein, reduziert sich die Patientenzufriedenheit mit allen Konsequenzen. In der Arztpraxis / MVZ müssen deshalb alle Kontextfaktoren berücksichtigt werden: Medizinisch (Notfall? Vermeidung von Krankheitsverschlechterung, unnötige Medikamenteneinnahme, Komplikationen) Organisatorisch (Arbeitsunfähigkeitsbescheinigung, Atteste, Anfragen Krankenkassen) Sozial (medizinische und pflegerische Versorgung gewährleistet? Vermeidung eines sozialen Absturzes) Wirtschaftlichkeit (z.B. Vermeidung von Krankenhausaufenthalten, Ärztehopping) Für eine optimale und objektive Terminvergabe sollten diese Begleitumstände von der MFA abgefragt werden. Angebote für Online-Arztterminvereinbarungen können diese sensiblen Informationen schon aus Datenschutzgründen nicht abfragen. Patientenzentrierte Terminvereinbarung und Dringlichkeitsentscheidung Eine praktische Lösung in der Terminvergabe ist die patientenzentrierten Dringlichkeitsentscheidung . Hierbei wird der Patient strukturiert in die Entscheidung mit einbezogen. Nach einer namentlichen Vorstellung der MFA und Eingangsfrage („Was kann ich für Sie tun?“) wird festgestellt, dass sich das Gespräch um einen Terminwunsch handelt. Mit Hilfe einer geschlossenen Frage unterscheidet die MFA, ob es sich um ein dringliches Anliegen oder einen regulären Termin handelt: „Haben Sie ein dringliches Anliegen oder möchten Sie einen regulären Termin vereinbaren? “ Im weiteren Gespräch können die folgenden Situationen unterschieden werden: Akut erkrankt (innerhalb der letzten 3 Tagen oder Verschlimmerung einer vorbestehenden Erkrankung) Abfrage der Beschwerden („an welchen Beschwerden leiden Sie?“) Bei Schmerzen: Abfrage der Intensität anhand der Schmerzskala (1-10) Abfrage der Dauer der Beschwerdesymptomatik (plötzlich (letzte Stunden), seit 2-3 Tagen, schon länger (Wochen) Wiederkehrende Erkrankung? „Was glauben Sie selbst zu haben? (am Herz? Infekt? Notwendigkeit der AU?) Red-Flag innerhalb von Stunden? => Notarzt / DRK benachrichtigen Termin in der offenen Kurzsprechstunde am gleichen Tag anbieten Bei Hausbesuchsanforderung: Checkliste Hausbesuchsanforderung verwenden Subakut / längere Erkrankung Abfrage der Beschwerden („an welchen Beschwerden leiden Sie?“) Bei Schmerzen: Abfrage der Intensität: Schmerzskala Abfrage der Dauer der Beschwerdesymptomatik (plötzlich (letzte Stunden), seit 2-3 Tagen, schon länger (Wochen) „Was glauben Sie selbst zu haben? (am Herz, Infekt?) Wiederkehrende Erkrankung / Symptomatik (chronisch rezidivierend)? Grey-Flags? => Termin in der offenen Kurzsprechstunde am gleichen Tag oder innerhalb von 2 Tagen in der Regelsprechstunde anbieten Abfrage, bei welchem Arzt? Termin beim Wunscharzt anbieten, gegebenenfalls fr üheren Alternativtermin gleich vorschlagen Dringliches Anliegen (sozial, organisatorisch) Termin in der offenen Kurzsprechstunde am gleichen Tag anbieten (Regeln kommunizieren) Regulärer Termin: Routineuntersuchungen Gesundheitsvorsorge: Checkliste GU verwenden Präoperativ: Checkliste Präoperativ verwenden DMP-Kontrolltermine: Checkliste DMP verwenden Eine Übersicht dieses Ablaufs als QM-Checkliste ist hier verfügbar: Patientenzentrierte Terminvereinbarung Offene Kurzsprechstunde für Kurz- und dringliche Termine Bewährt hat sich das tägliche Angebot einer strukturierten offenen Sprechstunde (Kurz- oder Notfallsprechstunde) für Kurztermine oder dringliche Angelegenheiten. Ein paar Regeln sollten beachtet und den Patienten bei der Terminvereinbarung kommuniziert werden: es muss mit Wartezeiten gerechnet werden es kann nur das akute Anliegen betrachtet werden die Behandlungsdauer beläuft sich zumeist auf ca. 5 Minuten weitere Untersuchungen müssen auf einen Regeltermin vertagt werden @ckoeber hat uns dankenswerterweise ein übersichtliches Ablaufschema für die Telefontriage in seiner Hausarztpraxis zu Verfügung gestellt: Wie entscheidet Ihr die Dringlichkeit von Terminen in eurer Arztpraxis? -
Verfahrensdokumentation zur Belegablage
ein Thema hat rothko01 erstellt in: Forum, Fragen & Antworten
Hallo, hat sich schon mal jemand mit dem o.g. Thema beschäftigt ? Klassische QM-Aufgabe. Gibt´s da Vorlagen, Ideen, die nicht 1000 km über das Machbare hinausschießen ? Laut GoBD (Grundsätze zur ordnungsmäßigen Führung und Aufbewahrung von Büchern, Aufzeichnungen und Unterlagen in elektronischer Form sowie zum Datenzugriff, BMF-Schreiben vom 14.11.2014) ist dies für die Buchführung verpflichtend und wird bei Betriebsprüfungen vobn den Finanzämtern verlangt. -

Einwilligung zur Impfung gegen Influenza Betreuer
eine Datei hat teramed erstellt in: Qualitätsmanagement in der Arztpraxis
-

QM-Arbeitsanweisung venöse Blutentnahme
eine Datei hat teramed erstellt in: Qualitätsmanagement in der Arztpraxis
2.885 Abrufe
Praktische Arbeitsanweisung der venösen Blutentnahme (Blut abnehmen) für Medizinische Fachangestellte. Ziele: Venöse Blutprobenentnahme für eine Laboruntersuchung Minimierung der Infektionsgefahr Ziele: Venöse Blutprobenentnahme für eine Laboruntersuchung Minimierung der Infektionsgefahr Vorbereitungen Bereitlegen: Staubinde, Staukissen, Sicherheitskanüle entsprechender Größe, benötigte Vakuumröhrchen, sterilisierte Tupfer, Desinfektionslösung, Wundpflaster, Handschuhe Patienten in der EDV aufrufen, Überprüfen ob weitere Anweisungen bezüglich der Blutentnahme vorliegen Laboranforderung mittels Online-Anforderung ausfüllen und Etiketten ausdrucken lassen oder Anforderungen mit Patientendaten versehen, Dokumentation in Patientenakte bzw. Laborbuch, Aufkleber beschriften bzw. Barcode bereitlegen Patient Platz nehmen lassen, Überprüfung der Identität, Arm frei machen Durchführung Staubinde oberhalb der Ellenbeuge anlegen Arm bleibt durchgestreckt und nach unten gerichtet Abtasten der Venen (Lage, Verlauf, Beschaffenheit) Falls die Venen weder sichtbar noch tastbar sind: - Arm nach unten hängen lassen - Punktionsgebiet mit Zeige- und Mittelfinger fest abklopfen - warmes Armbad - Blutentnahme am Unterarm, Handrücken oder am anderen Arm vorziehen Das „Pumpen“ und zu lange Stauen während der Blutentnahme sollte unterbleiben! (falsch hohe Kaliumwerte) Einstichstelle 2x desinfizieren, danach nicht mehr abtasten Desinfektion wie folgt: 1.) Punktionsstelle besprühen, nach 30 Sekunden mit sterilisiertem Tupfer ein Mal abwischen 2.) Punktionsstelle besprühen, lufttrocknen lassen Handschuhe anziehen Staubinde straffen Haut an der Einstichstelle straffen erleichtert Einstechen und fixiert die Vene Rollvenen: umfassen des Armes von hinten, Straffung der Haut nach den Seiten durch Daumen und Zeigefinger; Handrücken: Straffung der Haut über Mittelhandknöchel Gefäßpunktion, Aufsetzen der entsprechenden Entnahmeröhrchen Reihenfolge der Probenentnahme nach „Schef“-Regel: - Serumröhrchen - Citratröhrchen (Gerinnung, Blutsenkung) - Lithium-Heparin-Röhrchen - EDTA-Röhrchen (Antikoagulantien) - Natriumfluorid-Röhrchen Staubinde lockern, Probenröhrchen lösen, Kanüle entfernen und sofort mit Tupfer Punktionsstelle fest abdrücken Kanüle in Abfallbox entsorgen möglich ist auch das Anlegen des Staubandes als Druckverband; verhindert Hämatome und Gefäßvernarbungen Blutproben vorsichtig schwenken, nicht schütteln Einstichstelle nach Stillen der Blutung mit Wundpflaster abkleben Proben sofort beschriften und bis zur Abholung entsprechend lagern, Besonderheiten mit Kürzel bzw. Unterschrift in Patientenakte oder PC vermerken Beförderung der Proben nur in entsprechender Transportbox (dicht verschlossen, leicht zu reinigen)- 1 Kommentar
-
- qualitätsmanagement (qm) arztpraxis
- arbeitsanweisung
- (und 3 weitere)
-
Liebe Gemeinde der Wissenden, welche Methode, welches Programm oder welchen Dienst nutzen Sie, um Patientendaten, interne und externe Dokumente sowie ggf. E-Mails und Faxe gesetzeskonform revisionssicher zu archivieren? Mit welchen Kosten rechnen Sie? Vielen Dank für Ihre Nachrichten - Beste Grüße
-
Hallo zusammen, ich brauche fachlichen Input, am liebsten mit Quellenbeleg. Die Frage, die uns umtreibt ist: sollen Fertigspritzen (z.B. Impfungen, Fragmin(R) usw.) vor Injektion entlüftet werden, oder ist das kontraindiziert? Ich freue mich auf die Antworten!
-
Hallo ich arbeite in einer Allgemeinarztpraxis mit 4 Ärzten und 7 MFA's. In unserem Haus ist auch eine Hauskrankenpflege, welche letzte Woche Begehung einer Gefährdungsbeurteilung hatte. Der Chef hatte online über die BGW ein Protokoll (knapp 70 Seiten) ausgefüllt. Die BGW bietet das leider nicht für Arztpraxen an und ich wollte mal fragen, wie ihr das so handhabt. Meine Chefin möchte gern, dass wir für unsere Praxis auch so ein Protokoll anfertigen. Habt ihr euch Software dafür besorgt oder habt ihr euch selber Protokolle (z.B. mit Exel) erstellt. LG JUlia
-
Gibt es Praxen, die die genauen Zeiten der Mitarbeiter erfassen? Mich beschäftigt dieses Thema schon länger und sehr oft bekomme ich zu hören, dass es nicht gemacht wird, nicht üblich ist oder sonstiges. Gelten denn in einer Arztpraxis andere Bedingungen wie z.B. im Handwerk? Dort sind z.B. Stechuhren oder andere Zeiterfassungssysteme üblich... Es gab 2015 einen Artikel zum Thema Zeiterfassung. Den fand ich ganz gut, wobei auch hier mehr die verschiedenen Modelle vorgestellt wurden. Gibt es eine Praxis, die digitale Zeiterfassung praktiziert? Ich würde mich gerne zu diesem Thema mit jemandem austauschen.





.jpg.28795e4679ad8f91e31c13940f282045.jpg)